Encontranos
- Bs As Argentina
- info@riesgolab.com
- Riesgolab

Buscar
Super User
Seis de cada diez profesionales reconocen que el trabajo afecta a su salud
El trabajo y la salud son dos aspectos fundamentales para la mayoría de los ciudadanos, aunque hay momentos en los que se solapan. Según una encuesta realizada por Randstad, un 58% reconoce que el trabajo afecta a su salud. De hecho,un 30% (un 2% más que en 2010) reconoce que le afecta a menudo y un 28% (4% más que hace un año) que le ocurre en momentos de estrés.
Prevencion de accidentes en el ambito Hospitalario y Sanitario
El presente documento ha sido redactado por la Red Europea de Bioseguridad, organización constituida recientemente con el principal objetivo de erradicar los pinchazos accidentales en toda la Unión Europea.
Esta Red está abierta a instituciones profesionales nacionales y europeas, asociaciones representativas, sindicatos y otras organizaciones interesadas y comprometidas con la erradicación de los pinchazos accidentales en toda la Unión Europea.
Este objetivo se logrará promoviendo buenas prácticas y proporcionando directrices y asistencia a los Estados miembros y la Comisión Europea en relación con la implementación a nivel legislativo de la Directiva del Consejo de la Unión Europea sobre los pinchazos accidentales con el fin de garantizar el máximo cumplimiento normativo y cobertura para todos los trabajadores y sectores afectados.
Entre los objetivos de la Red cabe destacar el establecimiento de medidas a nivel europeo dirigidas a incrementar la educación y formación de los trabajadores sanitarios y no sanitarios y promover prácticas más seguras al mismo tiempo que se proporcionan las necesarias tecnologías de seguridad.
Fuente: http://prevencionar.com/2011/06/15/pinchazos-en-los-sectores-hospitalario-y-sanitario/

Proxemica ambiental, el hombre y sus alrededores 
Desde tiempos remotos, el hombre ha procurado establecer conexiones entre sus medidas y proporciones, como así también entablar vínculos entre los lugares físicos en dondehabita o desarrolla su actividad laboral. En la actualidad, la proxémica estudia y relacionaal hombre con el espacio que lo rodea, a fin de mejorar la salud holística de lostrabajadores que desempeñan sus tareas y funciones en un determinado espacio.
¿Cuáles son los factores que pueden poner en peligro la salud física del hombre y su equilibrio psíquico en su puesto de trabajo?
Al plantear este interrogante podría mencionarse una serie relativamente limitada de circunstancias, aunque al analizar las condiciones del espacio físico de trabajo, (temperatura, ruidos, iluminación, vibraciones), como así también las posturas laborales, el desgaste energético, la carga mental, la fatiga nerviosa, la carga de trabajo, la responsabilidad, las precauciones en cuanto a lamanipulación de ciertos materiales, la inhalación de sustancias con diversos grados detoxicidad, el desgaste visual en tareas de investigación, los problemas auditivos generadospor el tipo de tarea ... la respuesta no queda circunscripta a algunas contingencias, sino más bien a muchas, diversas, variadas y variables. De todo ello se encarga la Ergonomía
La proxemia, dentro del campo ergonómico, estudia y relaciona al hombre con el espacio que lo rodea, con el objeto de mejorar las condiciones laborales de los trabajadores que desempeñan sus tareas y funciones en un determinado espacio. Siempre existe una relación entre el hombre y su medio. De esta afirmación surge la idea de establecer conexiones entre la medida del hombre y sus proporciones, como así también de los lugares físicos que construye para habitar, o los espacios donde desarrollasu actividad laboral. La idea de medir las dimensiones corporales no es nueva. Entre escultores egipcios y griegos ya existía un ideal aceptado: el concepto de CANON como regla de las proporcionesde la figura humana.
Sin embargo, los comienzos del estudio del cuerpo humano se atribuyen al gran navegante Marco Polo, quien se dedicó a describir las medidas y formas de las personas que vio a lo largo de sus

viajes. No obstante, en el siglo XV, el pintor alemán Alberto Durero comenzóa sistematizar la medición de diversos tipos humanos, clasificándolos a partir de laobservación de un gran número de personas. Pero, recién en el Siglo XIX, se desarrolló esta disciplina y se recopilaron los datos que existían hasta entonces. Al planificar un puesto de trabajo resulta necesario tener en cuenta al hombre, con sus medidas y sus capacidades, como así también el rol del trabajador y del empleado en lasituación laboral, ya que los mismos son los que mejor conocen las limitaciones y problemas operativos de los sistemas que manejan. Se puede llegar a demostrar que la ergonomia hace mas rentable las inversiones de los recursos economicos, tecnicos y humanos de las empresas, ya que se da una relaciónentre economía y comportamiento humano. En este caso, la Ergonomía podría ser un mediador entre las conductas humanas y la economía, logrando una mayor rentabilidad yeficacia en el trabajo.
Una de las principales fases dentro de un programa ergonómico es el analisis de las tareas; quizás, la etapa más engorrosa, difícil y compleja para sistematizar con criterios generales. Este análisis de tareas consiste en recopilar y ordenar la informacion sobre las condiciones de trabajo de un puesto determinado para su evaluacion, definicion y posibles mejoras.
Aunque al analizar el término trabajo se evalúe los requerimientos de la tarea y no eldesempeño personal, como sucede en la valoración del puesto de trabajo, siempre aparecen otros factores sobre los que gravita el trabajo, por ejemplo:
* Las exigencias que presentan las tareas.
* Las capacidades, aptitudes y características personales.
* Las recompensas por el desempeño (retribución económica, pausas, descansos,vacaciones, etc.)
El análisis de las tareas dentro del campo de la Ergonomía se debe efectuar considerando principalmente las actividades gestuales, los elementos de medicion de la informacion, los elementos de regulacion y control de procesos mentales de desiciones.
En algunas circunstancias, ciertos aspectos muy importantes en dicha evaluación dejande ser considerados por quedar situados en interzonas entre varias unidades.
Algunos de estos aspectos a ser tenidos en cuenta son:
* La distribucion arquitectonica, considerando la vía de acceso al puesto, losespacios comunes, las condiciones de seguridad e higiene, etc.
* La circulacion: con rutas previstas, rutas imprevistas y ayuda a discapacitados
* La relacion con otros puesto y actividades: estimando las dependencias,comunicaciones, enlazamientos, colaboraciones, solapamientos.
* La interferencia con otros puestos y actividades: por la co-utilización, la interacción con extraños al puesto, el enmascaramiento.
Así, valores puramente topológicos (arriba-abajo, localizable-ilocalizable, lejos-cerca,accesible-inaccesible) pueden tener una traducción para regular comportamientos en una organización. De la misma manera que un texto escrito puede tener varias lecturas, tales como lasintáctica (normativa), la literaria (estilística) o la grafológica (psicología), un edificiopuede tener lecturas estructurales (mecánica), arquitectónicas (estilo) o proxémicas(psicosociales). En la lectura proxémica, la arquitectura responde a un concepto de la tradición china que expresa: " un edificion no es tanto las paredes que rodean un espacio, como el aire y el ambiente que quedan adentro. Por lo tanto, al examinar un edificio, se puede notar como el mismo tiende a organizarse como el cuerpo humano, lo cual supone distintas estimaciones y consideraciones para los valores topológicos. Entonces, como ocurre con las personas sepueden encontrar edificios simpáticos y antipáticos. Este antropomorfismo espacial se hace evidente en aquellos lugares donde la gerencia ocupa los espacios superiores. De esta manera se conforma un paralelo entre la cabeza- cerebro del edificio y la cupula directiva, la cual coordina y dirige al organismo-organización representado por los espacios inferiores. Algunos directivos se ubican en plantas intermedias, las cuales no pueden percibirse a priori como plantas privilegiadas, aunque suele ser inevitable que el resto de los espacios tomen por referencia dichas distancias como indicadores de proximidad gerencial.
Dentro de un espacio dado se deben considerar:
* La persepcion de insuficiente espacio personal: esto estará relacionado con las distancias mínimas que se establezcan, y surgirá en la verbalización en forma de queja, como sensación de falta de privacidad en el espacio de trabajo.
* La persepcion de insuficientes contactos personales o sociales: esta situación severbalizará como sensación de aislamiento, y no se deberán sólo considerar las barreras físicas respecto de la movilidad, sino tambien las separaciones comunicacionales como el ruido, la falta de contacto visual, etc.
La distancia alrededor de un individuo se define como territorio portatil o, de acuerdoa una definición propia, atmosfera personal: algo que emana y es característico de cada ser humano.
Las transgrecione e invasiones de este territorio dan origen a respuestas emosionales muy intensas, creando conflictos difíciles de entender, explicar o justificar, incluso paralas personas que los sufren. Las penetraciones y vulneraciones de estos espacios no sólo pueden ser corporales, sinotambién auditivas, olfativas, etc., dando lugar a la formación de agravios comparativos,entre personas y/o conjuntos de personas, respecto a la disponibilidad de los espaciospara cada quien.
Es conveniente recordar que todos estos elementos (disponibilidad de espacios físico,campo visual, privacidad, autonomía espacial y temporal, accesibilidad, etc.) pueden y deben interpretarse como signos de un lenguaje, donde toda queja -una vez descartadoso resueltos los factores directos- suele ser un reclamo de status, respecto al rol o a lafunción desempeñada.
A su vez, las bases de los reclamos presentados como problemas de salud o de incomodidad no suelen ser totalmente conscientes para el individuo que los efectúa, y pueden llegar a ser la resultante de un conflicto más o menos permanente. En el seno de una organización se puede comprobar que uno de los principales focos en la generación de problemas son los conflicotos entre roles y status.
El status es la consideración o indicador social de la posición o rango ocupado por una persona en un grupo, lo cual determina los derechos que, oficial o extraoficialmente, le reconocen. El rol es la función desempeñada por la persona en el grupo, la cual organiza suconducta en relación a una determinada posición dentro del mismo. En una oficina con problemas de espacio pueden existir dificultades de distribucion entre distintas personas con status diferentes. Por lo tanto, para resolver la mayoríade los conflictos se deberán tener en cuenta dos factores: el contexto en el cual se producen y la relación entre el trabajo y su reconocimiento económico o social.
En síntesis, se deberán realizar todos los esfuerzos posibles -estudios, investigaciones,etc.- para que uno de los objetivos privilegiados de la empresa sea la mejor de la salud holistica de los trabajadores que desempeñan sus tareas y funciones en un determinado espacio: el alrededor laboral.
Fuente: Kinesióloga Felicia Tracogna (INAE)

¿Se modifica el Listado de Enfermedades Profesionales? 
Como ya sabemos se sancionaron dos leyes nuevas, las números 26693 y 26694, aprobando los convenios OIT 187 y 155 y el protocolo de 2002 de seguridad e higiene en el trabajo, que vienen a modificar ciertos aspectos con respecto a las Enfermedades Profesionales.
Además ahora se agregaría, lo que ya algunos medios dan como un hecho, la aprobación del Ejecutivo sobre la creación de Mutuas entre Sindicatos y Empresarios. Todo esto no hace más que generar muchas dudas al respecto y también nos lleva a pensar que estas medidas: ¿Son nuevos parches en la LRT?
Riesgos de la exposicion a los rayos solares UV
Exposición a los rayos UV solares puede ocasionar daño en piel y ojos, capaces de provocar cáncer cutáneo y ceguera por cataratas, por lo que hay que protegerlos
Con la llegada del periodo vacacional, la vulnerabilidad ante los efectos dañinos de los rayos ultravioleta (UV) solares sobre los ojos y la piel se incrementa considerablemente, afectando a un mayor número de personas, principalmente población infantil y visitantes de playas, aseveró Roberto Tapia, licenciado en optometría por la UNAM.
"Al visitar destinos turísticos como playas, ciudades coloniales o sitios arqueológicos, aumenta el periodo de exposición de las personas a los rayos UV del sol, lo que favorece al desarrollo de quemaduras cutáneas y cáncer de piel, así como alteraciones oculares como conjuntivitis, degeneración macular, retinopatía solar, daño en cornea y catatara, principal causa de ceguera en el mundo", manifestó.
El especialista en salud visual indicó que es imposible sentir o ver los rayos ultravioleta, sin embargo la constante exposición sin el uso de protección es un gran riesgo para la salud, ya que de acuerdo a cifras de la Organización Mundial de la Salud (OMS) de los 16 millones de casos de ceguera producida por catarata anualmente en el mundo, cerca de 3 millones son ocasionados por la exposición al sol, así también es responsable de entre 2 millones de casos de cáncer de piel.
Aunado a ello, el grado de riesgo a la salud ante los efectos de los rayos UV solares es mayor en algunos grupos poblacionales, como los niños pequeños, las personas que presentan reacciones dérmicas al sol, así como aquellos que trabajan o practican deportes a la intemperie. "Los rayos UV no solamente afectan a quienes van de vacaciones y se sobreexponen al sol con frecuencia, sino que los rayos ultravioleta cotidianamente inciden sobre los ojos y la piel, generando un daño acumulativo que favorece la presencia de alteraciones cutáneas y oculares de tipo agudo y crónico", reveló el especialista. 
A pesar de todo, el sol también es fuente de salud cuando se toma en pequeñas cantidades, al producir vitamina D, de gran beneficio para el fortalecimiento de los huesos y otros procesos metabólicos. Sin embargo, actualmente el incremento en la deteriorada capa de ozono no filtra los rayos UV y como resultado el impacto de las radiaciones sobre la piel y los ojos es más intenso, provocando lesiones y consecuencias a corto y largo plazo". Inevitablemente todos estamos expuestos a los rayos solares, y aunque mucha gente toma precauciones para cuidar su piel contra la radiación UV, pocos están conscientes de la necesidad de protegerse contra el daño que causan en los ojos. Y es que de acuerdo con la Organización Mundial de la Salud (OMS), utilizar lentes con protección 100% contra los rayos UV solares y protector para la piel es la mejor alternativa para evitar daños a la salud.
El optometrista insistió en la urgente necesidad de que tanto niños como adultos protejan sus ojos contra los efectos de los rayos UV solares con lentes, ya que como señala la OMS, si esta practica se llevara a cabo, habría un retardo hasta de 10 años en la aparición de las enfermedades de la visión relacionadas con la edad y disminuiría la incidencia de catarata hasta en un 50 por ciento.
De acuerdo con la Organización Mundial de la Salud, algunas recomendaciones para proteger los ojos de los rayos ultravioleta son:
Reduzca la exposición al sol entre las 12 hrs. y 14 hrs.Busque la sombra. Use una gorra o sombrero para proteger ojos, cara y cuello.Utilice crema de protección solar de amplio espectro, con factor de protección solar (FPS +15) cuantas veces lo necesite.Proteja sus ojos con lentes que bloqueen al 100% el efecto de los rayos UV. Es particularmente importante proteger a bebés y niños de corta edad.Hágase revisiones oculares periódicamente con un profesional de la salud visual.

FESTEJEMOS SEGUROS¡¡¡
Pirotecnia: Riesgos asociados con su uso
El Ministerio de Salud de la Provincia de Buenos Aires, recomienda que los chicos no manipulen artefactos pirotécnicos y que los mayores en caso de utilizarlos, compren aquellos autorizados por el Renar.
En los hospitales públicos provinciales coinciden en que los últimos años bajó la cantidad de casos de accidentados por uso de pirotecnia. Sin embargo, lo que no cambió fue la gravedad de las heridas: sólo por dar un ejemplo, el año pasado en Mar del Plata un nene de 11 años perdió un ojo por una cañita voladora.
A raíz de lo acontecido en los últimos años, el ministro de Salud, Alejandro Collia, afirmó que “está claro que la mejor pirotecnia posible es la que no se usa”, y pidió a toda la población de la provincia de Buenos Aires que “evitemos la pirotecnia y, en caso de usarla, no pongamos en peligro a los niños”.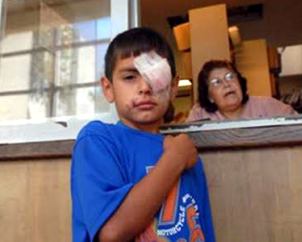 En el 2010 se registró una baja de 12 por ciento de los accidentes ocurridos durante las fiestas de fin de año, con respecto a 2009. El Ministerio de Salud asegura que la tendencia es continuar con la baja este fin de año.
En el 2010 se registró una baja de 12 por ciento de los accidentes ocurridos durante las fiestas de fin de año, con respecto a 2009. El Ministerio de Salud asegura que la tendencia es continuar con la baja este fin de año.
Lo ideal es no usar pirotecnia. Pero como es una tradición de fin de año difícil de modificar se solicita que se adopten las medidas preventivas necesarias: que los chicos no manipulen artefactos pirotécnicos, que sólo se compren aquellos que están autorizados por el Renar y que los adultos tengan en cuenta todas las precauciones.
“Sabemos que hay una mayor conciencia de la población sobre la peligrosidad de la pirotecnia, sobre todo en manos de los niños o cerca de ellos; pero tenemos que seguir con la prevención hasta que no tengamos que lamentar ni un sólo caso en días en que deberíamos festejar”, afirmó Collia.
Según Altieri, los accidentes son muy comunes y probables con una práctica extendida en los menores: “El día después, los niños buscan los petardos usados, los desarman, juntan la pólvora y la encienden; así se dan muchos accidentes”.
Los accidentes más comunes en menores se dan en las zonas del rostro, manos y ojos, casi siempre cuando están encendiendo algún tipo de pirotecnia. También se dan los casos de estallido de dedos, piel y sustancia celular de manos, en los casos en que la pirotecnia no funciona.
La jefa de oftalmología del Hospital Rossi de La Plata, Leticia Huarte, explicó que la mayoría de los casos que atienden durante las fiestas son de “ojos perforados por pirotecnia y en menor medida, por corchazos”.
En total durante las fiestas de 2010 debieron ser atendidas 83 personas en hospitales provinciales: 71 casos se debieron a heridas por el uso de pirotecnia.
RECOMENDACIONES:
- No usar pirotecnia, ni permitir el uso a los niños.
- Si se utiliza pirotecnia, debe ser manejada únicamente por adultos con protección ocular y ropa no inflamable.
- Alejar a los chicos y no apuntar nunca a otras personas u hogares.
- Comprar siempre pirotecnia autorizada (debe tener la leyenda “Autorizado por el Renar” y la inscripción del número de registro que corresponde y datos del fabricante o importador del artefacto).
- Colocarla en lugares aireados, lejos de lugares con peligro de combustión.
- No colocar pirotecnia en los bolsillos.
- No exponerla a fuentes de calor.
- Leer y respetar las indicaciones de uso de cada elemento.
- Utilizar los fuegos de artificio al aire libre, lejos de edificios o casas.
- Si un artefacto no explota, jamás tocarlo. Debe apagarse con abundante agua y mantenerse lejos.
QUÉ HACER EN CASOS DE QUEMADURAS:
- En quemaduras por fuego, lavar la zona con agua fría y cubrirla con telas limpias y húmedas. Retirar anillos, pulseras u otros elementos que causen presión sobre la zona quemada.
- Si la quemadura es en dedos, separarlos con gasas húmedas antes de vendarlos.
- Trasladar al quemado al hospital o centro asistencial más cercano.
QUÉ NO HACER EN CASOS DE QUEMADURAS:
- No aplicar lociones, cremas, ungüentos, hielo, pasta de dientes, alimentos congelados, grasa, etc.
- No remover la piel resquebrajada ni reventar las ampollas
- No aplicar presión en la zona.

Los policías están 'tocados' de sueño.
Una investigación estadounidense con cerca de 5.000 agentes revela la elevada tasa de trastornos del sueño que padece este colectivo, lo que compromete su salud y puede poner en riesgo su seguridad y la de los demás.
Charles Czeisler, de la División de Medicina del Sueño del Hospital Brigham de Mujeres en Boston y autor principal del ensayo, se muestra así de contundente en el último 'Journal of American Medical Association' (JAMA) .
Aún no se ha llevado a cabo ninguna evaluación de este tipo en todos los cuerpos de seguridad de nuestro país. Así lo reconoce a ELMUNDO.es el Sindicato Unificado de Policía (SUP), que admite, no obstante, que "los datos que arroja el estudio son muy similares a los aportados en algunos análisis realizados en la UE".
En España Precisamente este colectivo ha solicitado la evaluación de los agentes que trabajan a turnos. "Creemos que tienen un importante impacto en la salud física de los trabajadores. Muchos están con problemas de estómago, insomnio... Pero también afecta a la salud psíquica. Precisamente un policía se suicidó el mes pasado y creemos que detrás de este acto estaba su agotamiento. Trabajaba a turnos, no descansaba lo que aumenta el riesgo de depresión, soledad, pesimismo... Por este motivo enviamos nuestra petición al Congreso, esperamos que a partir del año que viene se lleve a cabo", insisten fuentes del SUP.
Los trastornos del sueño afectan a "entre el 50% y el 70% de los residentes de EEUU. Buena parte de ellos está sin diagnosticar y, en consecuencia, sin tratar, lo que repercute en su salud (hipertensión, enfermedad cardiaca, depresión...), seguridad y rendimiento. Todo ello con importantes consecuencias económicas... Los cambios de horario, que incuben aproximadamente al 10% de los trabajadores nocturnos o con turnos rotativos se asocian con alteraciones sociales, mayores tasas de úlceras gastroduodenales, accidentes laborales y absentismo", reza el ensayo.
12 años de servicio Hasta ahora, sin embargo, la "salud, la seguridad y el rendimiento de los policías no han sido estudiados de forma sistemática. Hemos llevado a cabo una investigación con oficiales de EEUU para establecer la relación entre trastornos del sueño y todos los factores señalados", detallan los investigadores.
Czeisler y su equipo han contado con 4.957 policías (la mayoría de ellos, varones) con una media de edad de 38 años y con una estancia media en el servicio de 12.
Los investigadores realizaron cuestionarios a todos los participantes sobre su estado de salud. "Si lo consideraban pobre, bueno, muy bueno o excelente. Además de preguntarles si estaban diagnosticados de algún trastorno del sueño, enfermedad cardiaca, diabetes, trastorno gastrointestinal, depresión o ansiedad", documentan los científicos. Otros aspectos indagados hacen referencia a si conducían con sueño, si tomaban medicación para dormir o bebían alcohol. Además, se les sometió a un cuestionario para establecer si tenían o no síndrome d Burnout ('profesional quemado').
Finalmente, y tras varios test de sueño, 126 de los participantes se sometieron a una polisomnografía, una de las pruebas más comunes para estudiar la calidad del mismo.
Tras analizar los datos mediante varios modelos matemáticos, los científicos encontraron que hasta un 40,4% de los policías padecía al menos un trastorno del sueño. De todos ellos, un 33% dio positivo para la apnea obstructiva, un 6,5% sufría insomnio moderado o grave y un 14%, un trastorno relacionado con los cambios de turno.
Consecuencias "Nuestros resultados destacan que aquéllos con problemas de sueño se sentían peor de salud en comparación con los que dormían bien", destacan los investigadores. Asimismo, pasar 'malas noches' se asoció con un mayor riesgo de depresión y de síndrome de Bournout. "Dar positivo en apnea obstructiva se relacionó con más posibilidades de estar diagnosticado de diabetes, enfermedad cardiovascular y un consumo elevado de cafeína", detallan los científicos.
Más datos preocupantes son los que hacen referencia al elevado porcentaje de agentes que 'se sentía dormido durante el día': hasta un 28,5% admitió sufrir somnolencia al volante al menos dos veces al mes. Grave también es el hecho, de que aquéllos que sufrían problemas con 'la almohada', reconocieron cometer más errores administrativos, 'violaban' con más frecuencia normas relativas a la seguridad debido a la fatiga, tenían más ira descontrolada frente a los ciudadanos o sospechosos, habían recibido más quejas de los ciudadanos y presentaban más absentismo laboral.
"Los trastornos del sueño son muy comunes entre la policía y están sin diagnosticar ni tratar... Todo ello se traduce en peor estado de salud, seguridad y menor rendimiento", concluyen los investigadores.
Los problemas a la hora de dormir se correlacionan con "una deficiencia crónica de sueño que acaba por afectar al rendimiento laboral. Asimismo, hay estudios previos que han constatado mediante pruebas de imagen (resonancia magnética) cambios en la amígdala cerebral (encargada del procesamiento y almacenamiento de las reacciones emocionales), lo que podría explicar por qué los agentes con más problemas a la hora de dormir son los que más quejas recibían de los usuarios", documentan los científicos.
Qué se puede hacerAnte todos estos datos, los científicos determinan que son necesarias "más investigaciones que determinen qué tipo de prevención, chequeos y programas de tratamiento se deben llevar a cabo en determinados colectivos de trabajadores para reducir el riesgo de trastorno del sueño y todos los problemas derivados de ellos".
De la misma opinión se muestran Michael Grandner y Allan Pack, ambos de la Universidad de Pensilvania (EEUU), en un editorial que acompaña al estudio. "Se necesitan más investigaciones sobre los problemas de sueño en los trabajadores... El estudio, que publica el 'JAMA', es una aportación muy importante sobre las consecuencias para la salud y la seguridad pública que implica la privación de sueño o la falta de tratamiento de los trastornos relacionados con él". documentan.
E insisten: "Como una cuestión pública, el estudio habla de la falta de diagnóstico general y de tratamiento de trastornos del sueño en la población general, con importantes implicaciones para la salud y el funcionamiento. Como una cuestión de seguridad pública, ilustra que el público en general también pueden estar en riesgo cuando las facultades de un policía están mermadas a la hora de desempeñar sus funciones a causa de la falta de sueño o de un trastorno no tratado. Ahora, la pregunta es: ¿Qué harán los departamentos de policía con esta nueva información?".

El estrés y la angustia pueden pasarle "factura" al organismo

En su primer discurso luego de que se hiciera pública su enfermedad, la Presidenta se refirió al "estrés" que termina generando "otras cosas". ¿La sobrecarga de trabajo deriva en afecciones?
La Sra Cecilia Novoa experta en el tema opina al respecto: En su primera aparición pública tras conocerse la noticia de la intervención quirúrgica a la que deberá someterse, la propia Presidenta aludió este miércoles -durante la primera parte de su discurso- al "estrés" que termina generando "otras cosas".
"Otras cosas". Con estas dos palabras, Cristina Kirchner estaba haciendo clara referencia al "carcinoma" papilar que los médicos le diagnosticaron en el lóbulo derecho de su tiroides.
Tras conocerse la noticia, es inevitable preguntarse qué influencia pudo haber tenido la sobrecarga de trabajo en la aparición de la enfermedad.
De hecho, en otra parte de su alocución en la Casa Rosada, Cristina reconoció que hace ya un largo tiempo que no toma día alguno de descanso.
"Una sola persona no puede. Aún cuando trabaje las 24 horas y ponga su salud al servicio del país no alcanza", alertó la mandataria, reconociendo su dedicación full-time al trabajo.
Según coinciden los especialistas, en el caso de quienes ocupan puestos de alta responsabilidad -ya sea en la gestión pública o privada- las largas jornadas laborales, la mala alimentación, los viajes, las negociaciones, las presiones y las preocupaciones constantes pueden derivar en cuadros de estrés que, muchas veces, desencadena en enfermedades físicas.
Sin embargo, más allá del agotamiento y de la sobrecarga laboral, en el caso particular de la Presidenta la situación más difícil que le tocó atravesar fue la pérdida de su esposo, Néstor Kirchner, en octubre de 2010.
Y en pleno proceso de duelo, apenas transcurridos un año y dos meses de su fallecimiento -y a casi 20 días de haber asumido su segundo mandato- la vida vuelve a poner a prueba a la mandataria, con la operación que deberá afrontar el próximo 4 de enero.
Según explica Ernesto Gil Deza, médico oncólogo y director de Investigación del Instituto Henry Moore, la relación entre el estrés y el cáncer es muy compleja de estudiar. Porque la mayoría de los pacientes con esta última enfermedad manifiestan haber atravesado situaciones de extrema tensión o haber sufrido una pérdida muy importante en sus vidas.
"Si bien desde el siglo pasado que se viene investigando la relación entre el cáncer, el estrés y el fallecimiento de un ser querido, todavía no se han logrado resultados que sean incontrovertibles", aclara Gil Deza.
No obstante, su "sensación" como médico es que, en el caso puntual de la Presidenta, la aparición del tumor está relacionada con la pérdida que sufrió.
"Ella está atravesando sus primeros años de viudez. Emocionalmente ha tenido un golpe muy importante", destaca el oncólogo.
Y añade: "Cuando se encuentra un tumor, puede tener cinco, diez o veinte años adentro del organismo sin que se manifieste. El estrés parece estar más relacionado con elementos que lo hacen crecer más que con aquellos que lo generan, lo cual a su vez está vinculado con la disminución del sistema inmune".
Además, señala Gil Deza, "ante situaciones dolorosas tienden a bajar las propias defensas."
Desde una mirada psicoanalítica, la licenciada Selene Fráncica, apunta que, ante una pérdida de un ser querido -si bien la elaboración del duelo depende de la situación y recursos simbólicos y psíquicos con los que cuente la persona- el cuerpo alguna "factura" siempre termina pasando.
"Si la situación dolorosa es de una magnitud importante y la persona no la puede elaborar simbólicamente, es decir, tramitar el dolor desde lo emocional, es probable que esto impacte en la salud física", expresa Fráncica.
Y completa: "Cuando no pasa por la palabra y no se puede tramitar lo doloroso psíquicamente, es probable que pase directamente al cuerpo. Y es así que surgen las distintas enfermedades."
En tanto, la licenciada Mónica Cruppi, miembro de la Asociación Psicoanalítica Argentina (APA), destaca que "las situaciones de pérdida, traumáticas, los duelos mal elaborados y los cuadros de estrés son factores que predisponen a una persona a enfermedades como, por ejemplo, el cáncer."
"No es la única causa pero hay una relación entre la situación orgánica con los estados muy grandes de estrés y los duelos", dice la especialista.
Cruppi apunta que si bien cada ser humano tiene una manera o modo de duelar, lo cual depende de la personalidad, "en general, una situación de pérdida se elabora en unos dos años."
De acuerdo a la integrante de APA, el duelo trae aparejado, por naturaleza, una situación de depresión.
"Si a esto se le suma un estado de estrés -continúa Cruppi- termina repercutiendo en el sistema inmunológico y puede traer aparejado una enfermedad psicosomática."
El estres pisa fuerte en el mundo corporativo
Claro que Cristina Kirchner no es la única que trabaja las "24 horas". En el mundo empresario, existen cada vez más casos de ejecutivos que, movidos por el deseo de ascender y superar objetivos, extienden sus jornadas laborales y terminan pasando más tiempo en sus oficinas que en sus propios hogares.
Trabajar, ser exitoso, cumplir metas, avanzar y obtener mejores retribuciones económicas son hoy fines esperables y necesarios para la mayoría de ellos. Pero a veces se convierten en obligaciones autoimpuestas y excesivas que, incluso para algunas personas, se convierten en una adicción por lo que el aspecto laboral pasa a ser prioritario en sus vidas.
No es casualidad que diversos estudios mundiales hayan comprobado que trabajar más de 12 horas al día -como seguramente sea el caso de la Presidenta y de muchos profesionales- aumenta casi en un 40% la posibilidad de padecer alguna enfermedad.
A estos perfiles, que no pueden autoimponerse límites y para los que la adicción al trabajo se hace difícil de manejar, se los denomina "workaholics", una tendencia moderna y absolutamente perjudicial para las personas.
Consultado al respecto, Eduardo Press, director de la Escuela de Psicología Organizacional, define a un adicto al trabajo como aquél que no puede dejar de estar conectado con las tareas que tiene que hacer.
Para Cruppi, en tanto, la adicción al trabajo también es "un modo de rellenar los sentidos frente al dolor y a las terribles angustias que algunas personas padecen, como un intento de llenar un vacío existencial".
Quizá el paralelismo entre la pérdida que sufrió la Presidenta y su sobrecarga laboral no sea pura coincidencia
Fuente: iprofecional.com

Debemos tener cuidado con los golpes de calor, no solo en el trabajo ... tambien en casa, en la calle o al realizar un deporte.
Es un peligro para el organismo.
La subida excesiva de la temperatura puede sobrepasar la capacidad de adaptación del cuerpo al entorno.
El calor excesivo afecta a su exterior e interior, provocando disfunciones que pueden ser simples o muy peligrosas.
Es la respuesta del organismo a una agresión producida por el calor.
Sus causas pueden ser la acción directa y prolongada del sol en el organismo (cabeza), normalmente debido a una larga exposición.
* Cara congestionada.
* Dolor de cabeza.
* Sensación de fatiga y sed intensa.
* Náuseas y vómitos.
* Calambres musculares, convulsiones.
* Sudoración abundante en la insolación que cesa en el golpe de calor; en este caso, la piel está seca, caliente y enrojecida.
* Alteraciones de la consciencia (somnolencia), respiración y circulación.
* Las personas que realizan alguna actividad cuando hace calor y hay mucha humedad en el medio ambiente pueden sufrir mareo, desvanecimiento y, en casos extremos, estados de inconciencia que requieren atención médica. Su forma más común es ocasionada por sobreexposición al Sol, y se conoce como insolación.
Los más sensibles a los efectos del calor son los niños, ancianos, gente obesa y quienes estén tomando medicamentos.
¿Qué Hacer?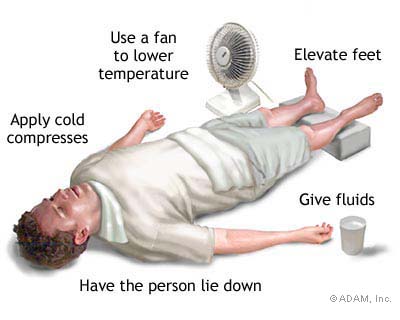
-A los primeros síntomas de mareo y desvanecimiento, se recomienda acostar a la persona afectada en un lugar fresco, bajo techo.
-En casos no muy graves, y si el paciente está dispuesto, pueden proporcionársele bebidas que favorezcan la rehidratación, como café con azúcar o agua con sal (1 cucharada de sal por litro de agua).
-El golpe de calor ocurre cuando la temperatura corporal rebasa los 40° centígrados y está acompañada de pulso fuerte y rápido, que pronto se torna débil, a la vez que disminuye la frecuencia respiratoria.
-Es importante saber que el golpe de calor debe ser tratado inmediatamente, porque puede provocar la muerte del paciente.
-Debe bajarse la temperatura corporal con paños fríos o bolsas de hielo sobre la cabeza.
-Si el problema empeora o si la temperatura corporal de la víctima aumenta rápidamente, se le debe quitar la ropa y pasarle una esponja mojada por la cara o, de ser posible, aplicar baños de agua helada.
Luego, debe cubrírsele el cuerpo con una sábana mojada o rociarlo con agua fría.
Debe mantenerse fresca y mojada a la persona hasta que su temperatura corporal regrese a la normalidad.
El golpe de calor es un trastorno agudo.
Es consecuencia de la exposición a temperaturas ambientales elevadas. Se presenta cuando la temperatura central del cuerpo se eleva y los mecanismos de defensa resultan inadecuados.
Está demostrado que las altas temperaturas perjudican el normal funcionamiento de los organismos que forman el cuerpo humano. Pero es un problema generalizado.
A pesar de que existen ciertos grupos de riesgo, nadie está libre de sufrir problemas por el calor.
Es evidente que aquellas personas que sufren enfermedades debilitantes (por ejemplo, las lesiones cardiacas), resisten peor el ataque térmico. Cuando hace mucho calor el corazón debe realizar un esfuerzo adicional.
Esto puede ser excesivo para un paciente cardiovascular.
Pero estos casos son consecuencia de problemas patológicos. La preocupación para los fisiólogos es por qué sufren estos problemas de calor las personas médicamente sanas.
La vasodilatación como defensa
Las aves y los mamíferos son capaces de mantener constante la temperatura de su cuerpo. Por ello se dice que son de sangre caliente. Esto les hace independientes del ambiente aunque sólo hasta cierto punto. Los animales de sangre fría, sólo pueden mantener un nivel óptimo de rendimiento metabólico cuando el clima les proporciona el calor adecuado.
Pero el calor es peligroso. Si sube la temperatura interna, alguna de las reacciones bioquímicas del metabolismo pueden tener dificultades para funcionar a la velocidad adecuada. Por ello el organismo dispone de dos mecanismos de defensa importantes: la vasodilatación periférica y el sudor.
Con el calor la piel se pone colorada. Es debido a que los capilares de la piel se dilatan para aumentar la zona de intercambio de calor con la superficie. La sangre pasa por ésta para ceder calor al aire y volver a refrescar al cuerpo. Si la temperatura de la sangre es superior a los 37º se calentará al pasar por la piel y aumentará la temperatura interna.
El sudor es fundamental
Es raro que la piel esté a temperaturas superiores a los 37º. El sudor es otro mecanismo de defensa del cuerpo. Su función es bajar la temperatura de la piel. Ésta está plagada de miles de pequeñas glándulas que producen una solución acuosa de sales y algunas sustancias de desecho: es el sudor. Su objetivo fundamental es evaporarse y así, enfriar la piel.
Cuando corre una ligera brisa la evaporación del sudor se ve favorecida y se aprecia una agradable sensación de frescura. Por el contrario, un ambiente húmedo reduce esta evaporación y agrava los problemas que surgen con el calor.
Alteraciones físicas
El problema más habitual y menos peligroso son los vahídos. La intensa vasodilatación produce una caída de la presión arterial. Como consecuencia aparece una cierta dificultad para respirar junto a una sensación de mareo. Todo ello lleva a la pérdida del sentido.
Unos momentos de reposo, tumbado a la sombra, bastan para recuperar al enfermo. Colocar las muñecas bajo un chorro de agua fría sirve como alivio.
En estas ocasiones la piel suele estar húmeda y relativamente fría. La temperatura interna es más elevada de lo normal. El corazón da la señal de peligro, produciéndose el mareo al no resistir el organismo la sobrecarga de mantener la presión. La deshidratación es más peligrosa, sobre todo en ancianos. La sed avisa de la pérdida de líquidos, y en algunas personas mayores, este mecanismo no funciona con precisión. Cuando falla el mecanismo del sudor, la piel permanece seca y sube la temperatura interior. Aparecen así los delirios de inconsciencia y un posible riesgo de coma.
Golpe de calor y deporte
El golpe de calor es uno de los enemigos más frecuentes del deporte cuando este se practica al aire libre en épocas de verano.
Cuando un deportista está realizando sus ejercicios en un contexto de elevada temperatura ambiental suele surgir este problema.
Los síntomas que se presentan son varios:
Primero la piel suele estar seca, enrojecida y caliente.
Generalmente la persona sufre cefaleas, convulsiones y actúa de manera extravagante.
Es el primer aviso. De ahí se pasa a la pérdida de consciencia y en el peor de los casos al coma. Asimismo la temperatura rectal es inferior a los 40º.
Tras comprobar estos síntomas ¿qué se debe hacer?
Es fundamental obligar al deportista a interrumpir su actividad. Posteriormente llevarle a un sitio fresco y sombreado. Para favorecer el descenso de la temperatura hay que retirar su ropa. Después aplicar bolsas de hielo en el cuello, las axilas y las ingles.
También es importante envolverlo en toallas húmedas en agua fría. Todo ello está destinado a que la temperatura de su cuerpo vuelva a ser la idónea.
Es adecuado acompañar a estas medidas con la aplicación de masajes a las extremidades para así favorecer el enfriamiento.
Si el deportista está inconsciente hay que colocarlo en posición de recuperación horizontal. No es aconsejable la rehidratación oral hasta que la temperatura descienda a 38º o menos. En el último de los casos es importante solicitar atención médica de urgencia.
Patalogias en el calor
Existen patologías que afectan a un mayor número de personas durante el verano.
Una de ellas es el agotamiento, que surge al cabo de varios días de calor y por una mala hidratación y sudoración excesiva.
La deshidratación es muy habitual. Debido al intenso sudor se pierden muchos líquidos.
El agotamiento es el preludio de dolores de cabeza, cefaleas, calambres, dolores de articulaciones, etc...
Bajo la influencia de altas presiones atmosféricas (anticiclones) son más probables las trombosis y las embolias.
Ello viene propiciado por el espesamiento de la sangre a medida que pierde lentamente su componente acuoso.
En el caso de personas con arterias coronadas delicadas, las posibilidades de sufrir un infarto de miocardio se incrementan a partir de una temperatura de 30º. Además los cambios bruscos de temperatura (bochorno tras tormenta) favorecen las molestias reumáticas, jaquecas, dolores de cabeza y migrañas.
Fuente: www.alimentacion-sana.org

Efectos de la manipulación dorsal en síndromes cervicales agudos 
Objetivo: Revisar la eficacia de la manipulación dorsal en pacientes con patología cervical aguda.
Metodología: Se realizó una comparación de las asistencias realizadas a trabajadores del área de Fisioterapia del Servicio de Prevención de General Motors España, en Figueruelas, Zaragoza, en los períodos 2004-2006 (311 casos) y 2007-2009 (265 casos), el primero sin técnicas de manipulación dorsal y el segundo con estas técnicas. Los problemas del cuello representaron el 19,73% de los casos atendidos en estos 6 años y para su análisis se agruparon en 4 grandes grupos en función del síntoma dominante: síndromes de inestabilidad, síndromes musculares, síndromes neurológicos y síndromes dolorosos.
Resultados: La media de sesiones requeridas en los síndromes musculares tuvo una disminución estadísticamente significativa (p=0,02) en el período 2007-2009 frente al 2004-2006.
Conclusiones: Las terapias basadas en técnicas de manipulación osteopática constituyen una de los tratamientos fisioterápicos más eficaces en los síndromes musculares agudos de cuello.
Introducción
Las afecciones de cuello son una de las patologías más frecuentes en el ámbito laboral y entre la población general. En los Estados Unidos la prevalencia del dolor cervical en la población general alcanza un 10% [1] y entre un 30 y un 40% de la población general han tenido alguna vez un episodio de cervicalgia en su vida [2], de los que un 10% llega a cronificarse.
Esta importante incidencia y prevalencia de la patología cervical genera, además de los problemas individuales a las personas que lo padecen, un elevado coste en gasto asistencial y en procesos de incapacidad temporal. En nuestro caso, en la planta de General Motors España, de Figueruelas, se registraron, entre 2004 y 2009, 363 procesos de incapacidad temporal por enfermedad común (ITCC) por patología cervical, lo que representó un 2,21% del total de bajas en ese período, con 32.566 días de baja y una duración de 18 días, alcanzando algunos casos 263 días. La Agencia Europea de Seguridad y Salud en el Trabajo calculó unos costes por problemas de cuello y hombro relacionados con el trabajo del 0,5-2% del PIB en los países nórdicos y Países Bajos [3].
La terapia manipulativa articular es una parte de las terapias manuales y constituye una herramienta más en manos del fisioterapeuta [4] para abordar el tratamiento de los problemas mecánicos del aparato locomotor. Las terapias combinadas obtienen mejores resultados en este tipo de problemas [5][6].
El objetivo de este trabajo es comprobar la eficacia de la terapia manipulativa a nivel dorsal y cervical incorporada en el período 2007-2009 y describir el peso específico de la patología cervical respecto al resto de las patologías atendidas.
Material y métodos
Efectuamos un estudio retrospectivo de las patologías vistas en el área de fisioterapia de General Motors, en su factoría de Figueruelas, Zaragoza, en dos períodos de tiempo diferente, 2004-2006 y 2007-2009. Se analizaron 19.777 asistencias, en los años 2004-2006, y otras 20.171 realizadas a trabajadores durante los años 2007- 2009. Estos datos se recogieron diariamente en una base de datos.
Inicialmente se agruparon las asistencias por patologías de los diferentes segmentos corporales; dentro de cada segmento se efectuó un recuento descriptivo de los casos, de las revisiones y del total de asistencias o sesiones. Con todos estos datos se obtuvieron la media de asistencias (sesiones) por caso por región anatómica; el porcentaje sobre primeras consultas por región anatómica y el porcentaje sobre total de consultas por región anatómica.
Con este análisis se identificaron las regiones anatómicas con patología más frecuente (porcentaje sobre total de consultas) y los grupos de síndromes que más esfuerzo requieren para su recuperación (medias de visitas por caso).
A partir de este análisis seleccionamos las asistencias generadas por patología del cuello encuadrándolas en los cuatro grupos, síndromes dolorosos (cervicalgias), síndromes neurológicos (cérvico-braquialgias, protrusiones discales, hernias discales), síndromes de inestabilidad (esguinces cervicales, latigazos cervicales) y síndromes musculares (contracturas, distensiones, tortícolis).
Se realizó una comparación estadística (T de Student, para muestras no apareadas de diferente varianza con dos colas) de la media de sesiones requeridas por caso para cada uno de los grupos de síndromes en los dos períodos, 2004-2006 y 2007-2009, el primero sin utilización de técnicas de manipulación dorsal y el segundo con estas técnicas incluidas.
Técnicas con «thrust»:El thrust («empujón») es aplicado paralelamente o perpendicularmente al plano articular en una de las direcciones contra la barrera de la articulación fijada. La sorpresa de las defensas fisiológicas articulares y la separación brusca de las superficies articulares sorprende al sistema nervioso central y provoca un black out o bloqueo sensorial local, con lo que el círculo vicioso irritativo se rompe y el tono muscular se normaliza. Las técnicas con thrust son técnicas directas, semidirectas o indirectas.
Las disfunciones en extensión bilateral se asocian a un deslizamiento antero-superior de las vértebras y pueden provocar tensión de la duramadre alterando el sistema cráneo- sacro, alteración vasomotora con repercusión visceral, dolores referidos relacionados con los ligamentos ínter espinosos o movimientos limitados flexión y latero flexión bilateral. Generan zonas de hiperfunción supra y subyacente que darán la sintomatología.
Las disfunciones en flexión bilateral de un grupo vertebral se asocian a un deslizamiento póstero-inferior. Se caracteriza por presentar desimbricación bilateral de las facetas interapofisarias, aumento de los espacios interespinosos, retropropulsión del núcleo discal, tensión músculo-ligamentaria posterior, costillas posteriores o movimientos limitados extensión y rotación bilateral. Provocan zonas de hiperlordosis compensatorias a nivel cervical y lumbar.
Dog-técnica dorsal: Indicadas en disfunciones en extensión bilateral. El paciente se encuentra en decúbito supino. La mano homolateral del fisioterapeuta se coloca sobre el hombro contrario. Los codos del paciente se posicionan en forma de V. El fisioterapeuta se encuentra en posición con finta adelante, con la pierna anterior a la altura del raquis torácico del paciente. Los contactos son la mano interna en contacto sobre la vértebra ápex de la curva, mientras la mano externa aguanta el peso del cuerpo y cabeza del paciente (Figura 1). El esternón del fisioterapeuta se apoya sobre codos del paciente.
La técnica consiste en girar la cabeza del paciente hacia el lado contrario, levantarla ligeramente y pegarla sobre el pecho del fisioterapeuta. Se arrastra al paciente hacia el fisioterapeuta, colocando el peso del cuerpo del fisioterapeuta sobre la pierna posterior. Se toma contacto sobre la vértebra inferior del grupo en extensión, se alinea el paciente sobre la camilla, se deja caer al paciente hasta que el codo llegue a la camilla (Figura 2). Se pide al paciente que inspire y en la espiración se realiza una reducción del slack, en forma de coma hacia la cabeza del paciente. Al final de la respiración se realiza un body-drop en dirección cefálica.
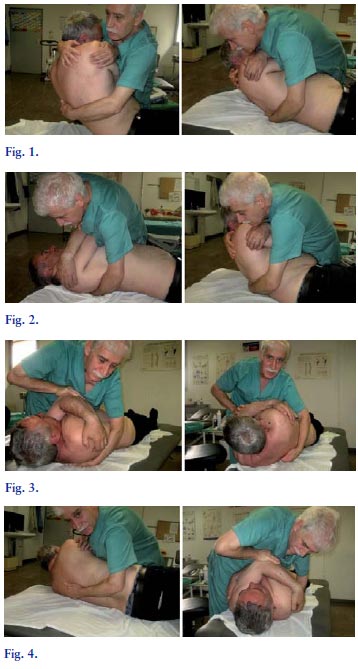 Dog-técnica dorsal:Indicada en disfunciones en flexión bilateral. El paciente se encuentra en decúbito supino. La mano heterolateral del fisioterapeuta se coloca sobre el omoplato contrario y los codos del paciente se posicionan en forma de V. El fisioterapeuta se encuentra con finta adelante, con la pierna anterior a la altura del raquis torácico del paciente. Los contactos son la mano interna del fisioterapeuta en contacto sobre la vértebra ápex de la curva, la mano externa sobre los codos del paciente. El fisioterapeuta apoya su esternón sobre su mano externa (Figura 3). Se gira al paciente hacia el fisioterapeuta para poder tomar el contacto en el ápex (Figura 4). Se le pide al paciente que coja aire y cuando sopla se reduce el slack empujando los codos del paciente hacia la camilla y la cabeza del paciente. Al final de la respiración se realiza un thrust con body-drop, en central del cuerpo, hacia la cabeza del paciente (Figura 4).
Resultados
Dog-técnica dorsal:Indicada en disfunciones en flexión bilateral. El paciente se encuentra en decúbito supino. La mano heterolateral del fisioterapeuta se coloca sobre el omoplato contrario y los codos del paciente se posicionan en forma de V. El fisioterapeuta se encuentra con finta adelante, con la pierna anterior a la altura del raquis torácico del paciente. Los contactos son la mano interna del fisioterapeuta en contacto sobre la vértebra ápex de la curva, la mano externa sobre los codos del paciente. El fisioterapeuta apoya su esternón sobre su mano externa (Figura 3). Se gira al paciente hacia el fisioterapeuta para poder tomar el contacto en el ápex (Figura 4). Se le pide al paciente que coja aire y cuando sopla se reduce el slack empujando los codos del paciente hacia la camilla y la cabeza del paciente. Al final de la respiración se realiza un thrust con body-drop, en central del cuerpo, hacia la cabeza del paciente (Figura 4).
Resultados
En el primer período, de las 19.777 asistencias 1.509 fueron primeras asistencias (casos) y 18.198 revisiones o continuación del tratamiento. De las 20.171 asistencias del segundo período, 1.450 fueron primeras asistencias y el resto, 18.721, fueron revisiones de estas primeras asistencias, lo cual reflejó una media de 13,1 sesiones por caso en el período 2004-2006 y de 14,3 sesiones por cada caso en el período 2007-2009.
La patología de hombro fue la que generó el mayor número de asistencias en ambos períodos, representando el 23,6% (4.665 asistencias) y el 28,2% (5.681 asistencias) respectivamente del total, seguida de la patología de cuello con unos porcentajes de 16,4% y en tercer lugar la patología del codo con porcentajes sobre el total de asistencias en cada uno de los períodos de 13,3% y 12,4% respectivamente (Figura 5). En el porcentaje de casos nuevos o primeras consultas el hombro y el cuello ocuparon los dos primeros lugares (Figura 6).
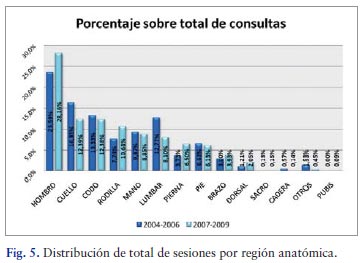
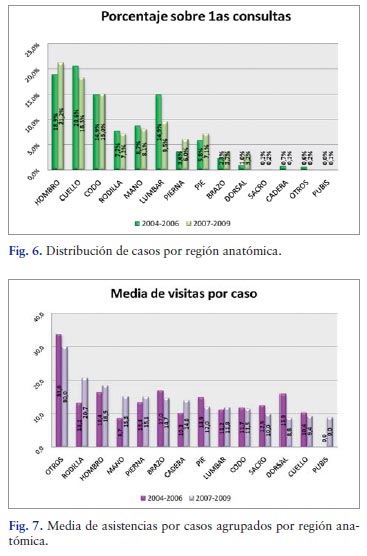 La patología de rodilla requirió una media de 13 sesiones por caso en el período 2004-2006 y de 21 sesiones por caso en el período 2007-2009, seguida de la patología de hombro con 16 y 18 asistencias por caso. En cambio la patología del cuello muestra una media de 10 y 9 asistencias por caso ocupando el penúltimo lugar en esta clasificación (Figura 7).
La patología de rodilla requirió una media de 13 sesiones por caso en el período 2004-2006 y de 21 sesiones por caso en el período 2007-2009, seguida de la patología de hombro con 16 y 18 asistencias por caso. En cambio la patología del cuello muestra una media de 10 y 9 asistencias por caso ocupando el penúltimo lugar en esta clasificación (Figura 7).
Las asistencias relacionadas con patología de cuello entre los años 2004-2006 fueron 3.134, con un total de 299 primeras asistencias y 2.835 continuaciones de tratamiento, mientras que en el período 2007 y 2009 se produjeron un total de 2.500 asistencias, de las cuales 264 fueron primeras asistencias y el resto, 2.236, fueron visitas sucesivas para continuación del tratamiento de estas primeras asistencias.
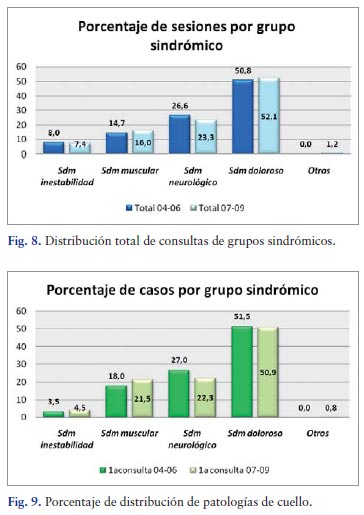
Los síndromes dolorosos de cuello representaron más de la mitad de las asistencias realizadas (50,75% y 52,08%) seguida por los síndromes neurológicos (26,60% y 23,28%). El tercer lugar lo ocuparon los síndromes musculares con un 14,66% y 16,04%, siendo la patología menos frecuente los síndromes de inestabilidad (7,98% y 7,44%) (Figura 8). Al analizar la distribución de primeras consultas entre estos cuatro grupos de síndromes se repitió la alta incidencia de síndromes dolorosos (51,45% y 50,94%) ocupando el segundo lugar los síndromes neurológicos (27,01% y 22,26%) (Figura 9).
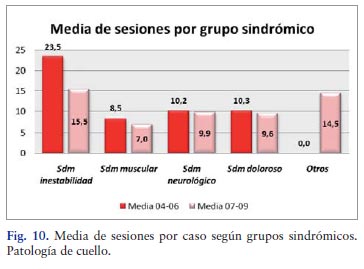
El grupo que requirió un mayor número de asistencias por caso, tanto en 2004-2006 como en 2007-2009, fueron los síndromes de inestabilidad, mientras que los que menor asistencia por caso necesitaron fueron los síndromes musculares.
Se observó una disminución en el número medio de visitas por caso en los cuatro grupos de síndromes en el período 2007-2009 respecto al período 2004-2006 estadísticamente significativa (p=0,02). En el resto de los grupos de síndromes analizados, aunque también presentaron una disminución de la media de sesiones requeridas por caso no ofrecieron significación estadística.
 Discusión
Discusión
La patología de extremidad superior, incluyendo hombro, brazo, codo y muñeca, en base a los datos analizados, representa más de la mitad de la carga de trabajo de un área de fisioterapia en una empresa de manufacturas considerando toda la actividad en conjunto, tanto las primeras visitas como las sucesivas sesiones de continuación del tratamiento.
Los resultados de este análisis muestran que la patología de cuello es la segunda con más incidencia de casos en el servicio de fisioterapia. Por su parte, los síndromes dolorosos representan el mayor porcentaje de las asistencias recogidas dentro de la patología de cuello en la casuística analizada de ambos períodos. Esto se explica, en parte, porque el dolor constituye un denominador común en todas las patologías. Los casos agrupados son aquellos en los que el dolor era el síntoma principal y el resto de la sintomatología no justificaba su inclusión en ninguno de los otros tres grupos de síndromes definidos.
Después de estos síndromes dolorosos, los síndromes neurológicos ocupan el segundo lugar. Parece lógico porque en mucha de la patología cervical tratada hay algún tipo de afectación de las raíces nerviosas. Dentro de este grupo están incluidos desde casos de cérvico-braquialgias sin aparente justificación mecánica hasta casos claros de hernia o protrusión discal. En tercer lugar se encuentran los síndromes musculares, la mayoría de asistencias agrupadas son las contracturas. En último lugar, están los síndromes de inestabilidad donde se han incluido fundamentalmente los esguinces cervicales que engloban el denominado latigazo cervical.
La mayor parte de los síndromes de inestabilidad son consecuencia de traumatismos y accidentes, lo que genera una mayor dificultad en muchos de los casos para la recuperación completa, y por tanto un mayor número de asistencias por caso. Por el contrario, los síndromes musculares son por regla general cuadros con un mayor componente biomecánico, en los que la única afectación es muscular y, por tanto, con mejor resolución por técnicas de manipulación.
Es interesante que los síndromes neurológicos sólo requieran 10 asistencias de media. Realmente los síndromes con afectación neurológica tienen una clara tendencia a la cronificación, por lo que esta media no refleja la auténtica gravedad de los procesos, sino sólo la eficacia de las técnicas fisioterápicas y osteopáticas para mejorar las situaciones agudas de estos síndromes.
Al comparar la media de asistencia por caso para los síndromes de cuello analizados, se comprueba una disminución en los cuatro grupos en el segundo período, 2007- 2009, frente al primero 2004-2006, a pesar de tratarse de una plantilla muy estable, por lo que la edad media en el segundo período se había incrementado en 3 años.
La disminución de la media de asistencias por caso en los síndromes musculares fue en parte debida a la eficacia de las manipulaciones osteopáticas dorsales y cervicales que se comenzaron a aplicar en el segundo período ya sea como técnica aislada o utilizadas en combinación con otras técnicas fisioterápicas y terapéuticas que también se ha comprobado en la bibliografía consultada bien sea una terapia manipulativa aislada [7] o en combinación con otras técnicas para los problemas agudos de la región cervical [8-10].
En este trabajo hemos explicado con detalle el thrust dorsal tanto para disfunciones en extensión como en flexión obteniendo buenos resultados, asociando otras terapias complementarias de forma individualizada en cada caso.
Estas maniobras deben ser realizadas a una velocidad importante para sorprender a los sistemas de protección del músculo, ya que en el momento de realizar la técnica el músculo se encuentra estirado y los receptores de Golgi estimulados, lo que facilita la inhibición el músculo. La carilla articular se abre a 90º y se estira la cápsula articular, se activan los corpúsculos de Ruffini y éstos envían un mensaje a la médula espinal con el efecto de relajación muscular.
Con el thrust se corta el circuito nociceptivo, los músculos espásticos se relajan y por lo tanto se restablece el juego articular fisiológico. El estiramiento de la cápsula articular durante la separación de las carillas estimula los receptores de Paccini y la información sensitiva subirá por las fibras aferentes hasta el cuerno posterior de la médula espinal, a este nivel habrá una inhibición de las motoneuronas alfa y gamma, por lo tanto una inhibición del espasmo muscular que mantiene la disfunción articular.
Dentro de la patología de cuello, los síndromes dolorosos son los procesos más frecuentes, seguidos de los síndromes neurológicos (con afectación radicular). Los síndromes de inestabilidad cervical son los menos frecuentes pero los que mayor número de sesiones o visitas requieren para su recuperación, casi el doble que para el resto de los síndromes descritos. Las terapias basadas en técnicas de manipulación osteopática constituyen una de los tratamientos fisioterápicos más eficaces para los problemas cervicales con un componente muscular importante, disminuyendo la media de sesiones por caso de forma estadísticamente significativa.
REFERENCIAS BIBLIOGRÁFICAS
Gore DR, Sepic SB, Gardner GM, Murray MP. Neck pain: a long-term follow-up of 205 patients. Spine (Phil Pa 1976)1987; 12:1-5. Cid J, De Andrés J, Reig E, Del Pozo C, Cortés A. Cervicalgias y lumbalgias mecánicodegenerativas. Tratamiento conservador. Actualización. Rev Soc Esp Dolor 2001; 8(Supl II): 79-100. Agencia Europea de la Seguridad y Salud en el Trabajo. Trastornos musculoesqueléticos de origen laboral en Europa. Informe Agencia Europea para la Seguridad y Salud en el Trabajo. Facts, nº 5. Año 2000 Kapandji I.A. Cuadernos de Fisiología Articular. Tomo 3. Madrid: Editorial Panamericana, 1977. Boyles RE, Walker MJ, Young BA, Strunce J, Wainner RS. The addition of cervical thrust manipulations to a manualphysical therapy approach in patients treated for mechanical neck pain: a secondary analysis. J Orthop Sports Phys Ther 2010; 40:133-40. Eubanks JD. Cervical radiculopathy: nonoperative management of neck pain and radicular symptoms. Am Fam Physician 2010; 81:33-40. Walker MJ, Boyles RE, Young BA, Strunce JB, Garber MB, Whitman JM, et al. The effectiveness of manual physical therapy and exercise for mechanical neck pain: a randomized clinical trial. Spine (Phila Pa 1976) 2008; 33; 2371-8. González Iglesias JJ, Fernández de las Peñas C, Cleland JA, Gutiérrez-Vega Mdel R. Thoracic spine manipulation for the management of patients with neck pain: a randomized clinical trial. J.Orthop Sports Phys Ther 2009; 39:20-7. Graham B, Clausen P, Bolton PS. A descriptive study of the force and displacement profiles of the toggle-recoil spinal manipulative procedure (adjustment) as performed by chiropractors. Man Ther 2010; 15;74-9. Bronfort G, Haas M, Evans R, Leininger B, Triano J. Effectiveness of manual therapies: the UK evidence report. Chiropr Osteopat 2010;18:3.
Por: Bayo Fernández M, Serrano Redal R, Alcalde Lapiedra V, Bascuas Hernández JFuente: Trauma Fund MAPFRE (2011) Vol 22 nº 4:235-240

Encontranos
- Bs As Argentina
- info@riesgolab.com
- Riesgolab


